Фокальная эпилепсия
Содержание:
- 3.3. Хроническая прогрессирующая континуальная эпилепсия детского возраста (синдром Кожевникова-Расмуссена)
- 3.2. Доброкачественная эпилепсия детского возраста с затылочными пароксизмами
- Симптомы вегетативной дисфункции сердца
- Online-консультации врачей
- Несколько слов об «эпи»-признаках и заключении ЭЭГ.
- 3.1. Доброкачественная эпилепсия детского возраста с центрально-височными спайками (роландическая эпилепсия)
- Термины, используемые при расшифровке ЭЭГ
- Формы лечения и оказания первой помощи
- Аффективно-респираторный синдром: МКБ, классификация
- Результаты исследований
- Материалы и методы
- Где сделать ЭЭГ в СПб? Цена ЭЭГ.
- Образец бланка для интерпретации ЭЭГ
3.3. Хроническая прогрессирующая континуальная эпилепсия детского возраста (синдром Кожевникова-Расмуссена)
Общая характеристика
Судорожные приступы при этой форме эпилепсии начинаются с фокальных моторных пароксизмов с последующим присоединением постоянных миоклоний.
Односторонние парциальные моторные приступы протекают, как правило, при сохранном сознании и проявляются клоническими подергиваниями лица, одной конечности или половины тела. Часто приступы сопровождаются «джексоновским маршем». Дебют заболевания может также осуществляться со сложных парциальных и соматосенсорных пароксизмов. Парциальные приступы короткие не более 1–2 мин . В большинстве случаев в течение года с момента дебюта заболевания к парциальным пароксизмам присоединяются постоянные стереотипные локализованнык в одной половине туловища и конечностей миоклонии, которые могут тансформироваться в генерализованные судороги .
С развитием заболевания присоединяются парезы и параличи в тех же конечностях. У большинства больных в патологический процесс вовлекаются черепные нервы, отмечаются мозжечковые нарушения, могут быть нарушения чувствительности .
Изменения психических функций могут отсутствовать при эпилепсии Кожевникова , a синдром Рассмусена, как правило, характеризуется сниженным интеллектом .
Электроэнцефалографические паттерны
Межприступная и приступная ЭЭГ при эпилепсии Кожевникова может характеризоваться не измененной основной активностью или отражать ее общее замедление со сниженным индексом альфа-ритма, на фоне которой выявляются спайки, острые волны или комплексы «спайк-волна» в центральных областях (рис. 3.4) В межприступной ЭЭГ нередко регистрируются частые разряды высокоамплитудной тета-, дельта-активности как регионально, так и генерализованно билатерально-синхронно.
При синдроме Рассмусена в межприступной ЭЭГ отмечаться замедление основной активности, наличием билатеральных или диффузных дельта-волн среднего или высокого индекса. Альфа-ритм может быть снижен по амплитуде и дезорганизован в пораженном полушарии. На пораженной стороне может преобладать дельта-активность высокой амплитуды. Выявляются мультифокальные спайки, острые волны или пик-волновая активности в пределах пораженной гемисферы . Эпилептиформная активность может иметь наибольшую выраженностью в височно-теменно-центральных отведениях. Возможно появление независимых очагов в «здоровой» гемисфере, эпилептиформная активность может быть диффузной асинхронной с распространением из пораженного полушария.
Во время приступа на ЭЭГ выявляются локальные или односторонние ритмичные колебания бета-диапазона, переходящие в полиспайки с последующим замедлением и переходом к окончанию приступа в билатерально-синхронные тета- и дельта-волны.. Иногда во время приступа отмечается локальное или одностороннее уплощение ЭЭГ .
3.2. Доброкачественная эпилепсия детского возраста с затылочными пароксизмами
Общая характеристика
Доброкачественная эпилепсия детского возраста с затылочными пароксизмами — одна из форм идиопатической локально обусловленной эпилепсии детского возраста, характеризующаяся приступами, протекающими преимущественно в виде пароксизмов зрительных нарушений и нередко заканчивающимися мигренозной головной болью. Возраст проявления заболевания варьирует от 1 до 17 лет.
Доброкачественная затылочная эпилепсия с ранним дебютом возникает у детей до 7 лет и характеризуется редкими, преимущественно ночными пароксизмами. Приступ, как правило, начинается с рвоты, тонической девиации глазных яблок в сторону и нарушения сознания. В ряде случаев наблюдается переход в гемиконвульсии или генерализованный тонико-клонический приступ . Продолжительность приступов варьирует от нескольких минут до нескольких часов. У этих больных может наблюдаться статус парциальных приступов .
Доброкачественная затылочная эпилепсия с поздним дебютом проявляется у детей 3–17 лет и характеризуется зрительными феноменами (переходящие нарушения зрения, амавроз, элементарные зрительные галлюцинации (мелькание светящихся предметов, фигур, вспышки света перед глазами), сложные (сценоподобные) галлюцинации) и «незрительными» симптомами (гемиклонические судороги, генерализованные тонико-клонические судороги, автоматизмы, дисфазия, дизестезия, версивные движения). Приступы преимущественно возникают в дневное время и протекают, как правило, при сохранном сознании. В постприступном состоянии может отмечаться диффузная или мигренеподобная головная боль, иногда сопровождающаяся тошнотой и рвотой .
Для больных с этой формой эпилепсии характерны нормальный интеллект и нервно-психическое развитие .
Электроэнцефалографические паттерны
Межприступная ЭЭГ характеризуется нормальной основной активностью и наличием высокоамплитудных моно- или билатеральных спайков, острых волн, комплексов «острая-медленная волна», в том числе имеющих морфологию «роландических», или медленных волн в затылочной или задневисочной областях . Характерным является то, что патологические ЭЭГ-паттерны, как правило, появляются при закрытых глазах и исчезают, когда глаза открыты .
Затылочная эпилептиформная активность может сочетаться с генерализованными билатеральными комплексами «спайк-волна», «полиспайк-волна» . Иногда эпилептиформная активность при этой форме эпилепсии может быть представлена короткими генерализованными разрядами пик-волновых комплексов частотой 3 кол./с, либо имеет локализацию в лобных, центрально-височных центрально-теменно-височных отведениях (рис. 3.3). Также межприступная ЭЭГ может не нести изменений .
Приступная ЭЭГ может характеризоваться унилатеральной медленной активностью, перемежающейся пиками .
При затылочной эпилепсии с ранним дебютом ЭЭГ во время приступа представлена высокоамплитудными острыми волнами и медленными комплексами «острая-медленная волна» в одном из задних отведений с последующим диффузным распределением .
При затылочной эпилепсии с поздним дебютом на ЭЭГ во время приступа возникает ритмичная быстрая активность в затылочных отведениях с последующим увеличением ее амплитуды и снижением частоты без постприступного замедления , могут отмечаться генерализованные медленные комплексы «острая-медленная волна .
Симптомы вегетативной дисфункции сердца
Симптоматику вегетативной дисфункции выявить достаточно просто, однако для окончательного установления диагноза врачу нужно точно ответить на следующие вопросы: являются ли данные симптомы признаком самостоятельной болезни или же проявлением другого, соматического, неврологического, психического заболевания? Могут ли они означать наличие патологии ССС (сердечно-сосудистой системы): гипертония, ИБС, клапанные пороки, воспаление миокарда?
При установке диагноза вегетативной дисфункции учитывают:
- множественность и разнообразие жалоб, преимущественно касающихся ССС;
- продолжительное течение с эпизодами обострений и затуханием симптоматики;
- не приводит к осложнениям (сердечная недостаточность);
- несовпадение между жалобами и объективными данными, результатами обследования.
Выделяют основные и дополнительные диагностические признаки вегетативной дисфункции. Достоверным можно считать диагноз при наличии двух и больше основных и 2-х дополнительных признаков.
Основные признаки:
- боли в прекардиальной области различного характера (давящие, колющие, пекущие, режущие, сверлящие, ноющие);
- дыхательные расстройства — одышка, чувство нехватки воздуха, неудовлетворенность вдохом, не связанные с физическими нагрузками;
- нестабильность АД и пульса, неадекватное изменение их в ответ на физнагрузку, приступы учащенного сердцебиения;
- неспецифические видоизменения сегмента ST, зубца T на электрокардиограмме, синдром ранней реполяризации желудочков;
- восстановление отрицательного зубца Т на электрокардиограмме после физической нагрузки, положительные ортостатическая и гипервентиляционные пробы с бетаадреноблокаторами.
Дополнительные признаки:
- тахи- или брадикардия, перебои в работе сердца;
- лабильность температуры тела, субфебрилитет, приливы жара, ознобы, боли в мышцах, парестезии;
- головокружения, пресинкопальные и синкопальные состояния (обмороки);
- эмоциональная неустойчивость, чувство тревоги, страха, повышенная раздражительность, плаксивость;
- общая слабость, утомляемость, понижение работоспособности; отсутствие признаков органической патологии со стороны сердечно-сосудистой системы, нервной системы, психических расстройств.
Также есть признаки, наличие которых со стопроцентной вероятностью исключает диагноз вегетативной дисфункции. Выявляются они при осмотре и дополнительном обследовании. Это отеки ног, влажные хрипы в легких, аускультативные шумы в диастолу, увеличение сердца (гипертрофия, дилатация), изменения на ЭКГ (блокада левой ножки п.Гиса, АВ-блокада II-III степени, очаговые изменения, смещение сегмента ST, нарушения ритма кроме единичной экстрасистолии), изменения в анализах крови.
Online-консультации врачей
| Консультация диагноста (лабораторная, радиологическая, клиническая диагностика) |
| Консультация неонатолога |
| Консультация психоневролога |
| Консультация психолога |
| Консультация стоматолога |
| Консультация эндокринолога |
| Консультация сосудистого хирурга |
| Консультация проктолога |
| Консультация нефролога |
| Консультация сексолога |
| Консультация эндоскописта |
| Консультация гомеопата |
| Консультация вертебролога |
| Консультация дерматолога |
| Консультация гастроэнтеролога |
Новости медицины
Футбольные фанаты находятся в смертельной опасности,
31.01.2020
«Умная перчатка» возвращает силу хвата жертвам травм и инсультов,
28.01.2020
Назван легкий способ укрепить здоровье,
20.01.2020
Топ-5 салонов массажа в Киеве по версии Покупон,
15.01.2020
Новости здравоохранения
Глава ВОЗ объявил пандемию COVID-19,
12.03.2020
Коронавирус атаковал уже более 100 стран, заразились почти 120 000 человек,
11.03.2020
Коронавирус атаковал 79 стран, число жертв приближается к 3200 человек,
04.03.2020
Новый коронавирус атаковал 48 стран мира, число жертв растет,
27.02.2020
Несколько слов об «эпи»-признаках и заключении ЭЭГ.
Стандартное заключение ЭЭГ многословно, в нем подробно описываются особенности режима функционирования головного мозга. Большая часть описываемых изменений всего лишь нейрофизиологические особенности Вашего организма в данный момент времени и не требуют какой-либо лечебной коррекции, иными словами и с «легкими» и с «умеренными диффузными изменениями» на ЭЭГ люди живут долго и счастливо. Как правило ЭЭГ заключение должна завершать фраза о наличии или отсутствии «очаговых (локальных)» и «пароксизмальных» изменений/нарушений. Строго говоря и то и другое нормой не являются, но и каким-либо «однозначным приговором» никогда не были, наличие в описании ЭЭГ очаговых или пароксизмальных изменений мотивация посетить врача-невролога, который уже на основании ЭЭГ, других исследований и собственного диагностического мышления подскажет какой лечебной тактики надо придерживаться в каждом конкретном случае.
Даже при наличии типичных – как на картинке в учебнике – ЭЭГ изменений патогномоничных для эпилептических нарушений врач функциональной диагностики не имеет право поставить диагноз эпилепсия. Мало того, нередко за эпилептические пароксизмальные изменения принимают то, что к эпи-активности не имеет никакого отношения – например высокочастотную активность в бета-диапазоне (15 и более Гц). Подобный вид активности описывается как явление ирритации (по-русски: раздражение) и свидетельствует о высоком уровне возбуждения в коре. Он может быть признаком, к примеру, депрессивного расстройства, но никак не свидетельствует в пользу эпилепсии.
Ниже приведены «яркие» примеры пароксизмальных изменений эпилептического характера.

Нестойкая паркосизмальная активность — по типу «острые волны-медленные волны», искаженная, спровоцирована фотостимуляцией.

А вот такую активность можно назвать стойкой пароксизмальной и добавить «эпиформного характера», волны настолько высокие что на иллюстрации масштаб уменьшен в два раза.

У того же пациента «цифровая достройка» пространственной локализации очага патологической активности с помощью программы BrainLoc 6.0 (программа пространственной локализации источников патологической активности в структурах головного мозга)
Важно отметить что по сравнению с теми методами диагностики которые оказывают побочное «вредное» воздействие на организм – такие как рентген, МРТ, КТ — снятие биопотенциалов с поверхности тела человека при проведении ЭЭГ, ЭКГ – оказывает на самого человека не больше воздействия чем работающий рядом компьютер
3.1. Доброкачественная эпилепсия детского возраста с центрально-височными спайками (роландическая эпилепсия)
Общая характеристика
Роландическая эпилепсия — одна из форм идиопатической локально обусловленной эпилепсии детского возраста, проявляющаяся преимущественно ночными короткими гемифациальными моторными приступами и имеющая благоприятный прогноз.
Роландическая эпилепсия проявляется в возрасте 2–14 лет. Приступы могут быть парциальными и вторично-генерализованными. Большинство парциальных приступов являются моторными. Типичные приступы, возникающие как в состоянии бодрствования, но все чаще во время сна (преимущественно первая половина ночи), протекают обычно при сохранном сознании и начинаются с соматосенсорной ауры, характеризующейся парестезией щеки, мышц глотки и гортани, ощущением булавочных уколов, онемения в щеке, деснах, языке на стороне, противоположной фокусу. Затем появляются моторные феномены в виде односторонних гемифациальных (с вовлечением лицевой мускулатуры) клонических или тонико-клонических судорог, которые могут распространяться на гомолатеральную руку (фацио-брахиальные приступы) и ногу (унилатеральные приступы).
В начале приступа или в процессе его развития возникают затруднения речи, выражающиеся в полной невозможности говорить или произносить отдельные звуки. Наряду с анартрией отмечается гиперсаливация, характеризющаяся обильной продукцией и выделением изо рта слюны, что способствует возникновению хлюпающих, хрюкающих звуков.
Длительность приступов, как правило, не более 2–3 мин, частота в среднем — 2–6 раз в год .
При роландической эпилепсии в единичных случаях возможно развитие эпилептического статуса .
Для больных с роландической эпилепсии характерен нормальный интеллект и неврологический статус, хотя ряд современных исследователей все же указывают на наличие у таких детей нейропсихологической недостаточности .
Ряд авторов отмечают возможность возникновения при роландической эпилепсии приступов, характеризующихся болями в животе, головокружением, зрительными феноменами (вспышки света, слепота, мелькание предметов перед глазами), которые обычно отмечаются у детей моложе 5 лет; сложных парциальных приступов или типичных абсансов .
К атипичной роландической эпилепсии (синдром псевдоленнокса) относят группу больных в возрасте 2–8 лет, у которых отмечаются простые парциальные гемифациальные и гемиклонические ночные приступы, сочетающиеся с миоклонически-астатическими, атоническими пароксизмами и в ряде случаев с абсансами , но никогда в отличие от истинного синдрома Леннокса-Гасто не бывает тонических судорог . Частота приступов обычно высокая. До дебютирования приступов у детей не отмечается нарушений в нервно-психическом развитии.
Электроэнцефалографические паттерны
Приступная и межприступная ЭЭГ у больных с роландической эпилепсией характеризуется нормальной основной активностью и обычно дифазными спайками, за которыми следует медленная волна. Спайки или острые волны появляются одиночно или группами в средне-височной и центральной области или височно-центрально-теменной области . Они могут наблюдаться как унилатерально (обычно контралатерально гемифациальным приступам), так и билатерально (синхронно или асинхронно). «Роландические» комплексы обычно наиболее отчетливо выражены при открытых глазах (рис. 3.1).
В ряде случаев на ЭЭГ регистрируются генерализованные комплексы «спайк-волна», типичные для абсансов. Острые волны также могут располагаться в затылочной области . Также во время ночного приступа на ЭЭГ может регистрироваться низкоамплитудная быстрая активность в центрально-височной области, переходящая в роландические комплексы с распространением на всю гемисферу и с последующей генерализацией .
При атипичной роландической эпилепсии (синдром псевдоленнокса) фоновая ЭЭГ не изменена либо слегка замедлена и дизорганизована (рис. 3.2а), в ряде случаев, преимущественно в лобных отделах. Типичные роландические спайки могут сочетаться с медленными комплексами «острая-медленная волна», характерными для синдрома Леннокса-Гасто, или нерегулярной диффузной пик-волновой активностью частотой около 2,5 кол./с и амплитудным региональным преобладанием в лобных отделах; могут определяться фокальные спайки или медленные волны в центрально-височной области или центрально-височно-теменной области (рис. 3.2б).
В приступной ЭЭГ может отмечаться асинхронное появление разрядов высокоамплитудных нерегулярных диффузных комплексов «пик-волна» или «острая-медленная волна» частотой 1.5–4 кол./с длительностью 3–10 с, синхронно с пароксизмом атипичных абсансов .
Термины, используемые при расшифровке ЭЭГ
При диагностической оценке ЭЭГ учитывают частотный состав ЭЭГ, ее компоненты и характер организации (паттерн) биоэлектрической активности
Чтобы правильно описать и интерпретировать ЭЭГ, важно хорошо владеть специальной терминологией, принятой Международной федерацией клинической нейрофизиологии
Волна – одиночное колебание потенциала любой амплитуды и формы.
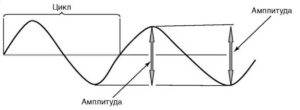 Схема определения амплитуды и периода отдельной волны
Схема определения амплитуды и периода отдельной волны
Амплитуда волны – величина колебания потенциала от пика до пика, измеряется в микровольтах и милливольтах.
Период (цикл) – длительность интервала между началом и концом одиночной волны или комплекса волн. Период отдельных волн ритма ЭЭГ обратно пропорционален частоте этого ритма.
Частота – число волн или комплексов волн в секунду.
Полоса частот – часть спектра синусоидальных колебаний электромагнитных излучений, лежащая в определенных пределах.
Диапазон частот – участок частотного спектра изменчивости потенциалов головного мозга, ограниченный определенными частотными рамками. Современная классификация частот выделяет следующие диапазоны: δ-диапазон – 0,5-4 колебаний/с, θ-диапазон – 4,5-7 колебаний/с, α-диапазон – 8-12 колебаний/с, ß1-диапазон – 16-20 колебаний/с, ß2-диапазон – 20-35 колебаний/с, γ-диапазон – выше 35 колебаний/с.
Компонент – любая отдельная волна или комплекс волн, различаемых на ЭЭГ.
Комплекс (волновой комплекс) – активность, состоящая из двух или нескольких волн характерной формы, отличных от основного фона, и имеющая тенденцию сохранять свою структуру при повторении.
Ритм ЭЭГ – спонтанная электрическая активность мозга, состоящая из волн, имеющих относительно постоянный период).
На ЭЭГ взрослого человека выделяют α- и ß-ритмы, а также сенсо-моторный, или σ-ритм – 13-15 колебаний/с.
Патологическими для взрослого бодрствующего человека являются δ- и θ-ритмы.
 Примеры электроэнцефалографических ритмов различных частотных диапазонов
Примеры электроэнцефалографических ритмов различных частотных диапазонов
Индекс – относительный показатель выраженности какой-либо активности ЭЭГ. Индекс α (θ, δ и т.д.) – время (в %), в течение которого на каком-либо отрезке кривой выражена данная активность. Интегральный индекс, характеризующий структуру ЭЭГ в целом, отношение интенсивности быстрых (α + ß) и медленных (δ- и θ-) ритмов.
Визуальный анализ ЭЭГ включает описание главных, наиболее выраженных компонентов α-, ß-, θ- и δ-ритмов по степени выраженности, частоте, амплитуде (очень низкая – до 10 мкВ, низкая – до 20 мкВ, средняя – 40-50 мкВ, высокая до 70-80 мкВ, очень высокая – выше 80 мкВ) и по зональным различиям.
Кроме того, отмечают локальные патологические знаки, наличие пароксизмальной и эпилептической активности, описывают отдельные типы биоэлектрических потенциалов и их характер.
Footnotes
- Зенков Л.Р. Электроэнцефалография. В кн.: Зенков Л.Р., Ронкин М.А. Функциональная диагностика нервных болезней. 2-е издание. М.: Медицина. 1991, с. 7-146.
- Friedlander W. J. Equivocation in EEG Reporting: the clinicians responce. Clin, electroencephalogr., 1979, v. 10, p. 219—221.
- Maurer К. et а!., 1989; GiannitrapaniD. etal., 1991; IznakA.F. etal., 1992
- Nagata К., 1990
- Болдырева Г.И., 1994
- Зимкина A.M., Домонтович Е.Н., 1966
- Maurer К. etal., 1989
- MoultonR. etal., 1988
- Русинов B.C., Гриндель О.М., 1987
- Монахов К.К. и др., 1983; Стрелец В.Б., 1990
- Карлов В.А., 1990; Сараджишвили П.М., Геладзе Г.Ш., 1977; PenfieldW., JasperH.H., 1954
Формы лечения и оказания первой помощи
Лечение направлено не на пароксизмальную активность, а на её причины и последующие проявления:
- При травме головы устраняется повреждающий фактор, восстанавливается кровообращение, определяются симптомы для дальнейшего лечения.
- Терапия при пароксизмах, связанных с давлением, направлена на лечение сердечно-сосудистой системы.
- Эпилептическая природа, особенно с проявлением большого судорожного припадка, предполагает, обращение в неврологическое или нейрохирургическое отделение. Свидетели припадка должны во избежание травм применить роторасширитель или использовать обёрнутую в бинт ложку, предотвратить асфиксию из-за запавшего языка или рвотных масс, вызвать скорую. Лечение больных с подобными эпилептическими проявлениями начинается в скорой, где применяют противоэпилептические препаратов (антиконвульсанты). Эти же средства эффективны для избавления от панических атак и обмороков.
- Вегетативные пароксизмы лечатся препаратами, воздействующими на ГАМКергические системы (Клоназепам, Альпрозолам). Многие отмечают эффективность Финлепсина и Кавинтона в терапии пароксизмальных состояний неэпилептического характера.
Аффективно-респираторный синдром: МКБ, классификация
- Легкая стадия. Длится около 15 секунд, ребёнок не способен нормально дышать. Опасности для мозга нет, но всё равно стоит обратиться к неврологу.
- «Бледная» стадия. Возникает из-за внешних факторов. Например, из-за боли, удара, укола или падения. При приступах, у ребёнка наблюдается бледность, он может упасть в обморок. Аффективные симптомы типа плача или крика могут не проявляться.
- «Синяя» стадия. Катализатором приступов является окружающая обстановка: стресс, давление, сильное возбуждение. Симптомами при этой стадии являются: кожа становится синей, апноэ длится около 20 секунд, в редких случаях проявляются судороги.
- Осложнённый Аффективно-респираторный синдром. Часто проявляется у грудничков. Данная стадия отличается от прошлых своей сложностью и длительностью приступов. Синдром проявляется не только из-за темперамента или характерных особенностей, но и из-за проблем с ЦНС.
Результаты исследований
Здоровые испытуемые характеризовались преобладанием на ЭЭГ альфа-активности, более выраженной в правом полушарии, и средними значениями коэффициента МПА, что согласуется с данными литературы . Пациенты с СФ отличались от здоровых испытуемых достоверно более низкими значениями показателей плотности мощности альфа-ритма в центральном (16,53 ± 1,68 мкВ2/Гц и 21,21 ± 1,89 мкВ2/Гц соответственно, p < 0,03) и теменном (22,56 ± 2,91 мкВ2/Гц и 28,74 ± 3,03 мкВ2/Гц соответственно, p < 0,02) отведениях правого полушария. Кроме того, у пациентов по сравнению со здоровыми было обнаружено достоверное увеличение плотности мощности бета-ритма в правом затылочном отведении (10,35 ± 1,08 мкВ2/Гц и 6,93 ± 0,61 мкВ2/Гц соответственно, p < 0,05), а также возрастание плотности мощности тета-ритма во всех отведениях правого полушария, не достигающее, однако, степени достоверности.
Наиболее значительные изменения, зарегистрированные нами у больных СФ, касались коэффициентов МПА. У пациентов наблюдалось достоверное уменьшение (p < 0,04) коэффициентов МПА для альфа-ритма в передней височной и центральной областях, а также «инверсия» (p < 0,004–0,03) МПА в средней височной и теменной областях, с преобладанием альфа-активности в этих областях в левом полушарии. Кроме того, у пациентов, наряду с достоверным снижением (p < 0,02–0,03) коэффициентов МПА для бета-ритма в средних височных и центральных областях, регистрировалась «инверсия» (p < 0,009–0,02) коэффициентов МПА в лобных, передних височных, задних височных, затылочных областях, с доминированием бета-активности в этих отделах в правом полушарии. И наконец, у больных отмечалось достоверное изменение (p < 0,05) коэффициентов МПА для тета-ритма в лобных и передних височных областях, с преобладанием тета-активности в этих областях в правом полушарии (табл. 1).
2006/41/2.png)
Таким образом, у пациентов с СФ были зарегистрированы значительные изменения плотности мощности и МПА во всех частотных диапазонах ЭЭГ.
Материалы и методы
Обследовано 22 пациента с СФ (13 женщин и 9 мужчин, средний возраст 31,59 ± 2,19 года) и 20 здоровых испытуемых (12 женщин и 8 мужчин, средний возраст 30,58 ± 1,96 года). Диагноз социальных фобий соответствовал критериям МКБ-10 — F40.1 .
В качестве электрофизиологического метода использовалась методика топоселективного картирования ЭЭГ. Усиление и фильтрация ЭЭГ осуществлялись с помощью усилителей MBA-32 («Медикор», Венгрия). Полоса пропускания составляла 0,5–70 Гц, чувствительность — 200 мкВ/дел. Регистрация проводилась по 16 каналам при монополярном монтаже электродов с объединенным ушным референтом. Электроды располагались в соответствии с международной системой «10–20 %». Заземляющий электрод помещался на лбу испытуемого. Сопротивление между заземляющим и регистрирующими электродами составляло менее 5 кОм. Усиленные биоэлектрические сигналы поступали через аналого-цифровой преобразователь L780 («Л-Кард», Россия) (частота дискретизации 128 Гц, разрядность 14 бит) в компьютер IBM PC Pentium и сохранялись на жестком диске. Для регистрации и обработки ЭЭГ использовалась лицензионная программа «Brain Surfing» (Россия).
ЭЭГ регистрировалась в состоянии спокойного бодрствования. После удаления артефактов анализировались десять восьмисекундных участков ЭЭГ. Проводился компрессионный спектральный анализ (КСА) ЭЭГ с использованием алгоритма быстрого преобразования Фурье для вычисления показателей абсолютной (мкВ2/Гц) спектральной плотности мощности сигнала ритмов следующих частотных диапазонов: дельта — от 0,5 до 3 Гц; тета — от 4,0 до 7 Гц; альфа — от 8 до 13 Гц; бета-1 — от 14 до 18 Гц; бета-2 — от 19 до 32 Гц. Дельта- и бета-2-диапазоны в дальнейшем не анализировались из-за невозможности достаточно полного исключения артефактов. Степень межполушарной асимметрии (МПА) определялась для каждого анализируемого ритма ЭЭГ по формуле:
коэффициент МПА = ((П – Л)/(П + Л)) · 100 % ,
где П — значение спектральной мощности определенной частотной составляющей ЭЭГ в правом полушарии, а Л — в левом полушарии. (Все больные и здоровые испытуемые были правшами.)
Статистическая обработка полученных данных проводилась с использованием пакета программ «Statistica 6.0 for Windows». Для оценки достоверности изменений показателей применялся параметрический t-критерий Стьюдента.
Где сделать ЭЭГ в СПб? Цена ЭЭГ.
Пациентам психоневрологического диспансера № 1 по направлениям лечащих врачей психиатров/психотерапевтов ЭЭГ выполяется бесплатно.
На хозрасчетном отделении Центра психического здоровья (12 линия В.О., дом 39) можно сделать клиническое ЭЭГ исследование со всеми стандартными пробами с расшифровкой платно (1000 руб). Звоните +7 (812) 246-11-51
Обратите внимание! Многие частные медицинские центры с целью снижения стоимости исследования или выполняют только «фоновую ЭЭГ» (это приблизительно 20% от общего протокола исследования по существующим международным стандартам) или проводят исследование без расшифровки и заключения врача (последние как правило включены в прейскурант еще одной строкой со своей собственной ценой)
Образец бланка для интерпретации ЭЭГ
Компьютерное ЭЭГ-обследование
Дата обследования_
Фамилия, имя, отчество_возраст_диагноз_
Общая характеристика электрической активности
1. Организована. 2. Дезорганизована. 3. Гиперсинхронна. 4. Уплощена. 5. Учащена. 6. Замедлена.
-
α-Ритм
- Частота: 7-8, 9-11, 11-13 Гц, неустойчивая.
- Регулярность: регулярен, нерегулярен, в виде групп волн, отсутствует. По данным спектрального анализа ЭЭГ индекс α составляет: амплитуда: снижена, повышена, нормальна; зональные различия: сохранены, снижены; форма α-волны: синусоидальная, заостренная, аркообразная, слабо модулированная.
- Межполушарная асимметрия: нет, слабая, отчетливая.
- β-Активность: частота, амплитуда, локализация, индекс.
- θ-Активность: частота, амплитуда, локализация, индекс.
- δ-Активность: частота, амплитуда, локализация, индекс.
- Пароксизмальная активность: острые волны и пики, множественные пароксизмы, пик-волна, билатер. синхр. вспышки-α, θ, δ.
Функциональные пробы
- Реакция активации (проба с открыванием глаз): реакция отсутствует, слабая, выраженная, провокация пароксизмальной активности или иной патологической активности.
- Гипервентиляция:не изменяет, усиливает α-, θ-, δ-актив., нарастание дизритмии, синхронные пароксизмы θ или δ, генерализованные разряды, локальные пик-волны
- Ритмическая фотостимуляция: депрессия, РУР в узком, широком диапазоне низких, высоких частот, межпол. асим., провоцирование эпи-разрядов.
- Звуковые раздражения:реакция нормальна, усилена, ослаблена
На основании картирования спектров мощности ЭЭГ выявлено: локальные проявления: неотчетливые, асимметрия, преобладание, фокус, очаг;
- топография: правая, левая, асимметрия затылочная, теменная, центральная, лобная, височная;
- стволовые знаки: незначительные, умеренные, выраженные, срединные, передние отделы.
